心電図検査
心疾患の初期診断に有効な心電図
 心臓は電気信号により収縮と拡張を繰り返して血液を全身に送り出しています。心電図検査は、この電気信号を体表面に装着した電極を用いて記録し、紙やデジタルモニターに波形として表示することで、心臓の状態を評価します。
心臓は電気信号により収縮と拡張を繰り返して血液を全身に送り出しています。心電図検査は、この電気信号を体表面に装着した電極を用いて記録し、紙やデジタルモニターに波形として表示することで、心臓の状態を評価します。
- 心拍リズムの評価
- 心筋虚血の診断
- 心臓肥大の評価
- 電解質異常の検出
- 薬物効果の評価 など
さまざまな目的で使用され、多くの心疾患(例:不整脈、心筋梗塞など)の初期診断に有効です。
心電図検査は皮膚の表面に電極を装着するだけで行われるため、痛みや侵襲を伴いません。また、検査自体は数分で完了し、結果も即座に得られます。
一方で、心電図は検査時の心臓の電気活動を記録するため、短時間の異常しか検出できません。持続的なモニタリングが必要な場合は、ホルター心電図などが必要です。運動時や身体に負担のかかっているときの心臓の電気活動を評価する、運動負荷心電図検査も必要に応じて提供します。
1. 心拍リズムの評価
心電図検査は心拍のリズムを評価するために使用されます。正常な心拍リズム(洞調律)を確認するだけでなく、不整脈(例:心房細動、心室頻拍など)を検出することができます。不整脈は、心臓が異常なリズムで拍動する状態を指し、早期発見が重要です。
2. 心筋虚血の診断
心電図検査は心筋虚血(心臓の血流が不足している状態)を検出するのに役立ちます。特に、心筋梗塞や狭心症の診断には欠かせません。心筋梗塞は、心臓の血管が閉塞して心筋が壊死する病態で、早急な対応が求められます。
3. 心臓肥大の評価
心電図は心臓の肥大(心筋の肥厚や心室の拡大)を評価するのに用いられます。左室肥大や右室肥大の有無を確認することで、高血圧や心臓弁膜症などの診断に繋がります。
4. 電解質異常の検出
血液中の電解質(カリウム、カルシウムなど)の異常が心臓の電気的活動に影響を与えることがあります。心電図は、これらの電解質異常の指標となる変化を検出します。
5. 薬物効果の評価
心電図は、心臓に作用する薬物(例:抗不整脈薬、βブロッカーなど)の効果や副作用を評価するのにも使用されます。治療中の患者の心電図を定期的に記録することで、薬物の適切な効果や副作用の管理が可能です。
その他にも、心筋症、先天性心疾患、内分泌異常、自律神経異常、ペースメーカの作動評価に用いられます。
心電図検査の方法
心電図検査は以下の手順で行われます。とても簡単で、体に負担をかけないというメリットがあります。
1. 電極の装着
通常、12誘導心電図検査の場合、電極を胸部に6箇所、両手首、両足首の計10個の電極を装着使用します。必要に応じて胸部の電極を追加します。これにより、心臓の電気信号を多方向から記録することができます。
2. 記録
記録時間は10秒程度です。不整脈診断に不十分な場合は、追加で3分間記録することもあります。心臓の電気活動は、波形として表示されます。(記録中は、できるだけ動かずに静かにしていただきます。)
3. 結果の解析
記録された心電図波形を医師が解析します。波形の形状、間隔、振幅などを詳細に観察し、異常の有無を判断します。
ホルター心電図(長時間心電図)検査
 ホルター心電図検査は24時間にわたり、心臓の電気的活動を連続的に記録する検査です。通常の心電図検査では捉えられない一時的(発作的)な不整脈や狭心症などの検出、日常生活中の心拍数やリズムの変動を詳しく確認することができます。
ホルター心電図検査は24時間にわたり、心臓の電気的活動を連続的に記録する検査です。通常の心電図検査では捉えられない一時的(発作的)な不整脈や狭心症などの検出、日常生活中の心拍数やリズムの変動を詳しく確認することができます。
特に症状がある場合に心電図異常を伴うかどうか、日常生活下(食事、排泄、運動、喫煙、睡眠、ストレスの影響など)での不整脈の検出や、心筋虚血の評価、また無症状であったとしても心電図変化などの検出に有効です。
この検査は、動悸やめまい、失神などの症状などの症状が一時的に現れる場合には特に有効です。
ホルター心電図検査の方法
胸に心電図の電極を貼り付け、小型軽量のホルター心電計を携帯し、24時間心電図を記録します。普段通りの日常生活が可能ですが、入浴はできませんので注意が必要です。
心電図を記録している間、行動の内容や自覚症状の有無(動悸、息切れ、めまい、胸痛など)を時間と共に記録してもらいます。翌日ホルター心電図を取り外し、検査室で心電図データを解析します。
運動負荷心電図検査
虚血性心疾患の診断、および心機能評価を目的として実施されます。虚血性心疾患のひとつである労作性狭心症の患者さんは常に胸痛、心電図異常を呈しているのではなく、狭心症発作が起こってはじめて狭心痛や心電図異常が生じます。運動負荷心電図検査は、運動を行うことで心臓に負荷を与え、心電図がどのように変化するかをみることによって、潜在している心筋虚血、不整脈などの評価をするのに適している検査法です。
エルゴメーター負荷試験
検査用の自転車を漕ぎ、ペダルに抵抗をつけることにより心臓に負荷をかける検査です。時間とともに徐々にペダルを重くし、負荷を増やしていきながら、運動前・運動中・運動後の心電図を比べます。
検査方法(所用時間 30分)
運動前の心電図と血圧を記録します。自転車を漕いで運動しますペダルは徐々に重くなります。医師または専門のスタッフが立ち会い、運動中も心電図と血圧を測定しながら運動を行います。
運動終了の目安となる脈拍数(年齢により異なります)に到達すれば運動終了となります。
運動後は座って休み、心電図と血圧が落ち着くまで様子を見ます。
検査時の注意点
目標の脈拍に到達していなくても、脚が疲れた・息切れがキツい、胸の症状などの出現でも運動終了としますので、無理をせずに仰ってください。検査中の心電図や血圧の状態により、症状がなくても検査終了の指示をすることもありますので、指示に従ってください。
当日の体調不良や、脚の痛みなどがあれば、検査前に受付や検査担当者にお申し出ください。
心肺運動負荷試験
全身の運動耐容能を評価
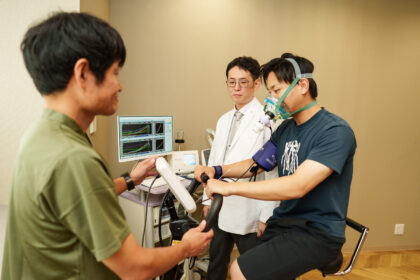 心肺運動負荷試験(CPX:cardiopulmonary exercise testing)は運動負荷検査の一つです。検査用のマスクをつけた状態で、自転車をこぐ運動を行います。血圧や心電図、呼気ガスを計測しながら行うので、心疾患が疑われている方やすでに心疾患を患っている方でも、安全な状況で十分な運動負荷をかけることができます。
心肺運動負荷試験(CPX:cardiopulmonary exercise testing)は運動負荷検査の一つです。検査用のマスクをつけた状態で、自転車をこぐ運動を行います。血圧や心電図、呼気ガスを計測しながら行うので、心疾患が疑われている方やすでに心疾患を患っている方でも、安全な状況で十分な運動負荷をかけることができます。
この結果から心臓や肺、筋肉の機能を総合して、どれくらいまでの運動に耐えられるか、医学的な体力、つまり運動耐容能を評価します。
この検査でわかること
肺や心臓の機能、血液の循環状態、骨格筋機能を含む全身の運動耐容能を評価できます。
最適なリハビリ・トレーニング負荷の決定
心臓や肺に負担をかけすぎずに、安全に続けられる運動強度がわかります。また持久力や筋力増強するための運動強度も判明します。検査結果に基づき、治療目的に合わせて、リハビリテーション治療や自主トレーニングの指導を行います。
また、日常生活で安全に行える活動や心臓や肺に負担がかかる活動を知ることができます。
ヒトは1日に20000回ぐらい呼吸をしています。呼吸によって酸素(O2)を取り込んで、二酸化炭素(CO2)を排出しています。持続的な身体活動を維持するためには、必要なエネルギーを供給し続けるために「3つの歯車」①肺、②心臓・血流、③骨格筋がスムーズに回転しなくてはなりません。これを「ワッサーマンの歯車」といいます。
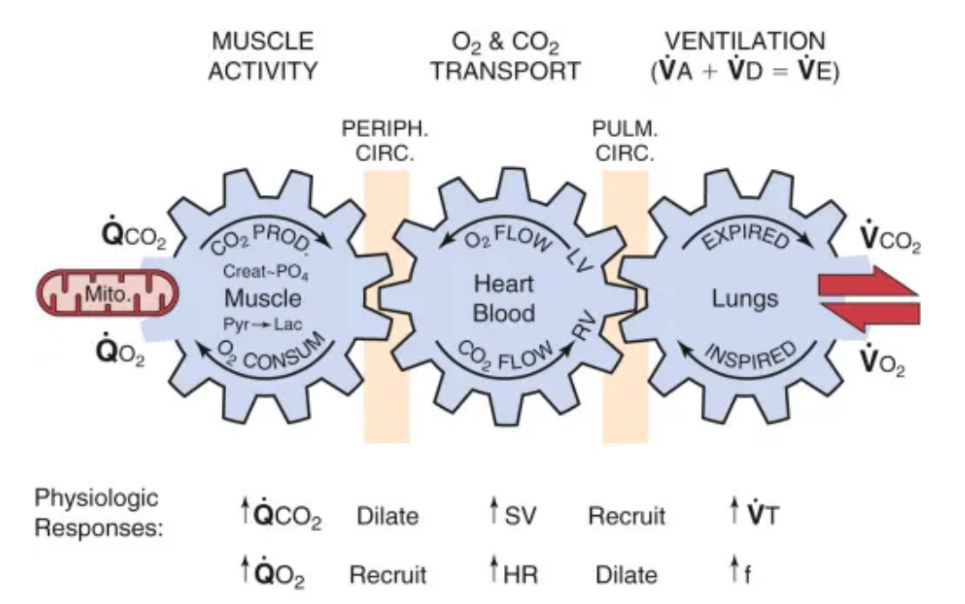
下の図を右下から順に見ていくと、酸素(O2)が吸気によって肺に取り込まれ、肺胞を介して肺循環から血流・心臓に移行します。血流にのった酸素は末梢循環をへて筋肉に届けられます。筋肉内に存在するミトコンドリアによって食物から得られた炭水化物や脂肪を利用して、酸素(O2)は水と二酸化炭素(CO2)とエネルギーに変換されます。二酸化炭素(CO2)は血流を介して心臓から肺へと運搬され、呼気として体外に排出されます。
検査方法(所用時間 45分)
運動前の心電図と血圧を記録します。自転車を漕いで運動します。運動強度を徐々に上げて、どの程度の負荷まで運動を続けられるかを調べます。自転車のペダルがだんだん重くなっていきますが、1分間に50〜60回転の一定のペースでこぎ続けます。維持できなくなった時点で検査終了です。
検査中は心電図モニター、口と鼻を覆うマスクを付け、運動中の心拍数、呼吸の量、呼気の酸素濃度や二酸化炭素濃度を調べます。
検査時の注意点
目標の脈拍に到達していなくても、脚が疲れた・息切れがキツい、胸の症状などの出現でも運動終了としますので、無理をせずに仰ってください。
検査中の心電図や血圧の状態により、症状がなくても検査終了の指示をすることもありますので、指示に従ってください。
当日の体調不良や、脚の痛みなどがあれば、検査前に受付や検査担当者にお申し出ください。
心エコー検査
体に負担をかけない安全な検査
 心エコー検査(心臓超音波検査)は、超音波を用いて心臓の構造や機能を詳細に評価する検査です。心臓の形態、収縮機能、弁の動き、血流をリアルタイムで可視化し観察することで、多くの心疾患の診断と管理に役立ちます。
心エコー検査(心臓超音波検査)は、超音波を用いて心臓の構造や機能を詳細に評価する検査です。心臓の形態、収縮機能、弁の動き、血流をリアルタイムで可視化し観察することで、多くの心疾患の診断と管理に役立ちます。
心エコー検査は超音波を使用するため、痛みはなく、放射線被曝のリスクがありません。体に負担をかけることなく、高い診断精度を持つことができるため、多くの医療機関で広く利用されています。
1. 心臓の形態評価
心臓の各部位(心房、心室、弁、血管)の形態を評価し、心筋の厚さや心腔の大きさを確認します。これにより、心臓肥大や心腔拡大などの異常を検出します。
2. 心機能の評価
左心室の収縮機能(例:駆出率)や全体の収縮と拡張の動きを評価します。これにより、心不全や収縮不全などの診断に役立ちます。
3. 弁膜症の診断
心臓の弁(僧帽弁、大動脈弁、三尖弁、肺動脈弁)の動きと構造を評価し、弁膜症(例:僧帽弁閉鎖不全症、大動脈弁狭窄症など)の有無を確認します。
4. 心膜の状態確認
心膜炎や心嚢液貯留(心嚢水)など、心膜の異常を評価します。心嚢液の量や位置を確認することで、心臓を圧迫するリスクを判断します。
5. 先天性心疾患の診断
先天性の心臓異常(例:心室中隔欠損症、心房中隔欠損症など)を評価し、適切な治療計画を立てるために使用されます。
心エコー検査の方法
 患者さんはベッドに仰向けに横たわりリラックスした状態で検査を受けます。必要に応じて左側臥位(左側を下にした横向きの姿勢)になることもあります。
患者さんはベッドに仰向けに横たわりリラックスした状態で検査を受けます。必要に応じて左側臥位(左側を下にした横向きの姿勢)になることもあります。
超音波プローブにジェルを塗布し、患者さんの胸部に当てます。ジェルは空気の干渉を防ぎ、超音波の伝達を良好にする役割があります。プローブを動かしながら、心臓のさまざまな断面をリアルタイムで観察し、画像を記録します。検査中、プローブの角度や位置を変えることで、心臓の異なる部分を詳細に評価します。
ドプラーエコーを用いて血流の速度や方向を測定します。これにより、心臓内の血液の流れや弁の機能を評価します。記録された画像とドプラー信号を医師が解析し、心臓の構造や機能の異常を判断します。
胸部レントゲン検査
 胸部レントゲン検査(胸部X線検査)は、胸部の内部をX線を使って撮影する一般的な画像診断法です。早期診断や異常のスクリーニングに非常に有効な手段です。この検査では、心臓、肺、血管、気管支、骨(肋骨や胸椎など)の状態を確認することができます。
胸部レントゲン検査(胸部X線検査)は、胸部の内部をX線を使って撮影する一般的な画像診断法です。早期診断や異常のスクリーニングに非常に有効な手段です。この検査では、心臓、肺、血管、気管支、骨(肋骨や胸椎など)の状態を確認することができます。
胸部レントゲン検査は、以下のような疾患や症状を調べるために行われます。
- 肺疾患の診断(肺炎、肺結核、肺がん、間質性肺疾患など)
- 心臓の異常(心肥大、心不全の兆候など)
- 胸部の外傷(肋骨の骨折、胸部内出血など)
- その他:気胸、胸水、血管異常
特に肺や心臓に関する問題が疑われる場合には、第一選択として行われることが多い検査です。
胸部レントゲンは身体に傷をつけることなく胸部のさまざまな異常を発見・診断が可能であり、短時間で結果が得られるというメリットがあります。
注意点と制限
- X線による放射線被ばくがありますが、通常の検査では非常に低量で安全とされています。
- 妊娠中の方は、必要性を慎重に判断する必要があります。
- 影の重なりがあるため、詳細な構造がわかりにくい場合があります。
その場合、CTスキャンやMRIなど追加の検査が推奨されることがあります。









